سرطان روده بزرگ زمانی ایجاد می شود، که تومورهایی در روده بزرگ رشد کنند. روده بزرگ یا کولون جایی است که بدن آب و نمک را از ضایعات جامد استخراج می کند. سپس این ضایعات از طریق راست روده حرکت کرده و از طریق مقعد از بدن خارج می شوند.
سرطان روده بزرگ یا سرطان کولون سومین سرطان شایع در ایالات متحده است. همچنین بیماری کولون سومین علت شایع مرگ ناشی از سرطان است. با این حال، پیشرفت در تشخیص، غربالگری و درمان منجر به افزایش بقا بعد از ابتلا به این بیماری شده است. غربالگری منظم بعد از سن ۵۰ سالگی جهت تشخیص سریع تر توصیه می شود.
حقایقی در مورد سرطان روده بزرگ
- سرطان کولون، روده بزرگ را تحت تأثیر قرار می دهد و معمولاً با بروز پولیپ در دیواره روده شروع می شود.
- ممکن است علائم بیماری تا مراحل پیشرفته تر ظاهر نشود، اما در صورت بروز این علائم، مشکلات گوارشی شایع ترین علائم است.
- درمان شامل ترکیبی از شیمی درمانی، پرتودرمانی و جراحی است که احتمالاً می تواند به کولوستومی منجر شود.
- یک شیوه زندگی سالم با رژیم غذایی پرفیبر و کم چربی می تواند به جلوگیری از سرطان روده بزرگ کمک کند و غربالگری می تواند آن را در مراحل اولیه تشخیص دهد.
علائم و نشانهها سرطان کولون
این بیماری معمولاً از پولیپ های خوش خیم ایجاد می شود. در اولین مراحل اغلب علائمی وجود ندارد، اما با پیشرفت سرطان ممکن است علائم زیر ایجاد شوند. علائم این بیماری شامل موارد زیر است:
- اسهال یا یبوست
- تغییر در قوام مدفوع
- مدفوع باریک
- خونریزی رکتوم یا خون در مدفوع
- درد شکم، گرفتگی، نفخ یا گاز
- درد هنگام حرکات روده
- ضعف و خستگی
- کاهش وزن غیر قابل توجیه
- سندرم روده تحریک پذیر (IBS)
- کمبود آهن
اگر سرطان در بدن گسترش یابد، علائم دیگری ظاهر می شوند.
علت سرطان کولون
به طور معمول، سلول های بدن در یک روند منظم رشد یافته، تقسیم شده و سپس می میرند. سرطان هنگامی اتفاق می افتد که سلولها بدون کنترل، رشد یافته و تقسیم شوند.
بیشتر موارد سرطان روده بزرگ از توده های غیر سرطانی یا خوش خیم به نام پولیپهای آدنوماتوز ناشی می شود که در دیواره های داخلی روده بزرگ شکل می گیرند.
سلول های سرطانی ممکن است از طریق سیستم خون و لنفاوی به سایر قسمتهای بدن گسترش یابد. این سلول های سرطانی می توانند در فرایندی به نام متاستاز، به بافت سالم در مجاورت روده و سراسر بدن حمله کنند. نتیجه این حمله وضعیتی جدی تر و با شانس درمان کمتر است. دلایل دقیق ایجاد سرطان ناشناخته است، اما سرطان روده بزرگ چندین عامل خطر بالقوه دارد. این عوامل عبارتند از :
پولیپ
سرطان روده بزرگ معمولاً از پولیپهای پیش سرطانی که در روده بزرگ وجود دارد، ناشی می شود. متداول ترین انواع پولیپ ها عبارتند از:
- آدنوماس : این پولیپ ها شبیه به سطح طبیعی روده بزرگ به نظر می رسند. اما در زیر میکروسکوپ متفاوت هستند و می توانند سرطانی شوند.
- پولیپ هایپرپلاستیک: سرطان روده بزرگ به ندرت از پولیپ هایپرپلاستیک ایجاد می شود، زیرا به طور معمول این پولیپ ها خوش خیم هستند.
اگر پولیپ ها در مراحل اولیه درمان برداشته نشود، ممکن است برخی از آنها به مرور زمان به سرطان بدخیم روده بزرگ تبدیل شوند.
ژنها
در صورت وجود آسیب ژنتیکی، ممکن است سلولها بدون کنترل رشد کرده و یا تغییراتی در DNA بر تقسیم سلولی تأثیر بگذارد. اما بیشتر سرطان های روده بزرگ در افراد فاقد سابقه خانوادگی رخ می دهد.
برخی از افراد با جهش های ژنتیکی خاصی متولد می شوند که از نظر آماری احتمال ابتلا به سرطان در آنها افزایش می یابد. بعضی اوقات، فرد به این ویژگی ژنتیکی مبتلا می شود، اما سرطان توسعه نمی یابد، مگر اینکه یک عامل محیطی آن را تحریک کند.
صفات، عادات و رژیم غذایی
سن عامل مهمی برای سرطان روده بزرگ است. حدود ۹۱ درصد از مبتلایان به این بیماری کولون بیش از ۵۰ سال سن دارند.
سرطان روده بزرگ در افرادی که سبک زندگی کم تحرک دارند، دچار اضافه هستند و یا سیگار می کشند بیشتر است.
از آنجا که روده بزرگ بخشی از دستگاه گوارش است، رژیم غذایی یک عامل مهم است. رژیم های غذایی کم فیبر و پر چربی، کالری، گوشت قرمز، الکل و گوشتهای فرآوری شده با افزایش خطر سرطان کولون ارتباط دارند.
شرایط اساسی
برخی شرایط و بیماری ها با افزایش خطر ابتلا به سرطان روده بزرگ همراه است. این شرایط عبارتند از :
- دیابت
- آکرومگالی، اختلال هورمون رشد
- درمان پرتودرمانی برای سایر سرطانها
- بیماری التهابی روده مانند کولیت اولسراتیو یا بیماری کرون
چشم انداز
اگر سرطان روده بزرگ در مراحل اولیه تشخیص داده شود، به احتمال ۹۲ درصد، حداقل بیمار تا ۵ سال آینده زنده می ماند. اما در مرحله ۴، این شانس تا ۱۱ درصد کاهش می یابد.
به همین دلیل، غربالگری سالانه برای آقایان و خانمهای ۵۰ تا ۷۵ ساله توصیه می شود، به خصوص که علائم بیماری ممکن است تا زمان پیشرفت سرطان بروز نکنند.
انجمن سرطان آمریکا برای تشخیص زودرس سرطان روده بزرگ، کولونوسکوپی را پیشنهاد می کند، زیرا این دقیق ترین روش تشخیص است. این روش که توسط لوله ای انعطاف پذیر و دارای دوربین انجام شده، روده بزرگ را به طور کامل به پزشک نمایش می دهد. و به جراح اجازه می دهد که در طول عمل، پولیپ ها را خارج کند. سایر آزمایش های غربالگری عبارتند از:
- آزمایش خون سالانه مدفوع
- آزمایش DNA مدفوع
- سیگموئیدوسکوپی انعطاف پذیر هر ۵ سال یکبار
- کولونوگرافی CT هر ۵ سال یکبار
نحوه تشخیص کولون
پزشک معاینه کامل جسمی را انجام داده و در مورد تاریخچه شخصی و خانوادگی بیمار سوال می کند. تشخیص معمولاً بعد از کولونوسکوپی یا پرتونگاری آنماری باریم انجام می شود.
کولونوسکوپی
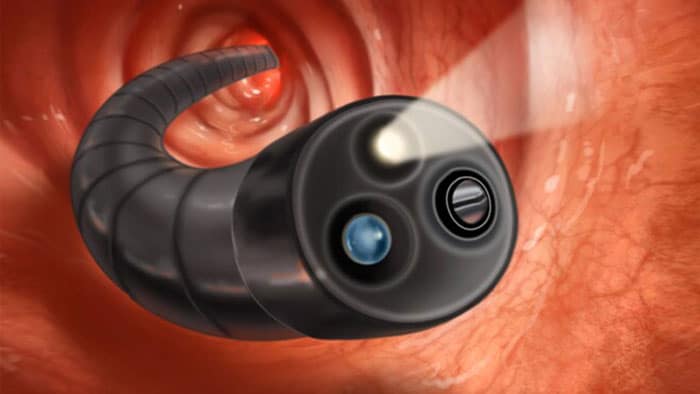
در این روش تشخیصی یک لوله انعطاف پذیر طولانی و دارای دوربین از طریق مقعد وارد روده بزرگ می شود. برای انجام کولونوسکوپی باید بیمار ۲۴ تا ۴۸ ساعت قبل از عمل رژیم غذایی خاصی را دنبال کند. زیرا روده بزرگ نیاز به پاکسازی توسط ملین های قوی دارد.
اگر پولیپ در روده بزرگ یافت شود، توسط ابزاری مخصوص حذف شده و نمونه ای از آن برای پزشک آسیب شناس فرستاده می شود، بررسی پولیپ ها به منظور تشخیص سلولهای سرطانی یا پیش سرطانی انجام می شود.
سیگموئیدوسکوپی روش مشابهی است که بخش کوچکتری از ناحیه کولورکتال را بررسی می کند. این امر مستلزم آماده سازی کمتری است.
ورم باریم دو طرفه
در این روش از اشعه ایکس برای تصویربرداری استفاده میشود. قبل از تصویربرداری بیمار باید از مایعی به نام باریم استفاده کند تا نتایج تصویربرداری واضح تری را ارائه شود.
محلول مایع حاوی عنصر باریم از طریق روده به داخل روده بزرگ تزریق می شود و به دنبال آن پمپاژ مختصری از هوا برای صاف کردن لایه باریم برای نتایج بهینه انجام می شود.
سپس عکس برداری اشعه ایکس از روده بزرگ انجام می شود. باریم به صورت نواحی سفید رنگ ظاهر می شود، و تومورها و پولیپ ها با رنگ تیره تری نمایش می شوند.
اگر بیوپسی حاکی از سرطان روده بزرگ باشد، پزشک ممکن است برای ارزیابی شیوع سرطان، آزمایشات پرتونگاری، سونوگرافی یا سی تی اسکن ریه ها، کبد و شکم را انجام دهد.
همچنین ممکن است یک آزمایش خون برای تشخیص ماده ای که توسط برخی سلولهای سرطانی به نام آنتی ژن کارسینو تولید می شود، انجام شود.
پس از تشخیص، پزشک مرحله سرطان را بر اساس اندازه و میزان تومور و گسترش آن به غدد لنفاوی مجاور و اندامهای دور تعیین می کند. مرحله سرطان گزینه های درمانی را تعیین می کنند.
ادامه